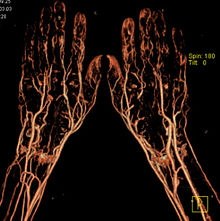
Болюсное контрастное усиление
Болюсное контрастное усиление — один из наиболее распространённых методов контрастного усиления в компьютерной томографии, посредством внутривенного введения автоматическим инъектором контрастного препарата со скоростью от 2 до 7 мл в секунду. С этой целью применяют, как правило, неионные йодсодержащие препараты из расчета 2 мл на 1 кг массы обследуемого. Данный метод позволяет оценивать структуру сосудов (КТ-ангиография), выявлять и оценивать поражение паренхиматозных органов и др..
Содержание
Цели болюсного контрастного усиления
Болюсное контрастное усиление осуществляется для оценки сосудов (КТ-ангиография), для улучшения дифференцировки сосудов от лимфатических узлов, обнаружения и характеристики поражения паренхиматозных органов, оценки чашечно-лоханочной системы почек и мочевых путей, выявления воспалительного или опухолевого интерстициального усиления, анализа перфузии тканей.
Рентгеноконтрастные препараты для болюсного контрастирования
Для болюсного контрастного усиления используются рентгеноконтрастные препараты, содержащие йод, с чем связано наличие относительных и абсолютных противопоказаний к процедуре, необходимость предварительной подготовки пациентов из контингента с риском побочных реакций. Применение неионных контрастных препаратов позволяет снизить частоту побочных реакций; ионные йодсодержащие контрастные препараты, несмотря на умеренно хорошую переносимость, не рекомендуются к использованию в компьютерной томографии в связи с повышенным риском осложнений, связанным с высокой скоростью введения при болюсном контрастировании.
Технические особенности
Болюсное контрастное усиление представляет собой механически управляемую инъекцию контрастного препарата посредством мощного шприца-инъектора с установленной скоростью введения (в большинстве случаев неизменной в ходе исследования). Такой характер введения контрастного препарата позволяет получить оптимальные для различных целей фазы контрастирования.
Фазы контрастирования непосредственно связаны со анатомией и физиологией кругов кровообращения и кровоснабжением органов (см. Круги кровообращения человека). Время задержки после начала введения контрастного препарата перед началом КТ-сканирования выбирается с учётом органа, представляющего собой цель изучения. Большинство органов имеют артериальное кровоснабжение. Исключение представляют собой печень и лёгкие (печень кровоснабжается не только из системы воротной вены — 75-90 %, но и из печёночной артерии; лёгкие получают венозную и артериальную кровь из малого и большого кругов кровообращения, соответственно). Органы, имеющие преимущественно артериальную перфузию, наиболее хорошо накапливают контрастный препарат через 5-15 секунд после пика контрастного усиления аорты. Печень предпочтительно сканировать в портальную фазу, в которую отмечается контрастирование органа и из системы печёночной артерии, и из системы воротной (портальной) вены. Для улучшения качества диагностики сканирование в портальную фазу контрастирования лучше предварить сканированием в артериальную фазу.
| Отдел сердечно-сосудистой системы | Время (с) |
|---|---|
| Правое предсердие | 6-12 |
| Главная лёгочная артерия | 9-15 |
| Левое предсердие | 13-20 |
| Аорта | 15-24 |
| Сонные артерии | 16-24 |
| Почечные артерии | 18-27 |
| Бедренные артерии | 22-33 |
| Яремные вены | 22-30 |
| Почечные вены | 22-30 |
| Супраренальная НПВ | 24-32 |
| Инфраренальная НПВ | 120-250 |
| Селезёночная вена | 30-45 |
| Мезентериальные вены | 35-50 |
| Печёночные вены | 50-80 |
| Бедренные вены | 120-250 |
Время достижения контрастным препаратом отделов сердечно-сосудистой системы после инъекции в правую локтевую вену (по M. Prokop, A.J. van der Molen)
Осложнения и побочные реакции
Наиболее распространённым осложнением при болюсном контрастном усилении является экстравазация контрастного препарата (поступление его в мягкие ткани за пределы сосудистого русла в месте введения). Чаще всего объём экстравазации не превышает 10 мл, большой экстравазат способен вызвать серьёзные повреждения кожи и подкожных тканей. Факторами риска развития экстравазации является неконтактность или ослабленность пациентов, множественные пункции одной и той же вены, инъекции на тыле кисти и стопы. Экстравазация сопровождается локальной болью и отёком. При экстравазации контрастного препарата назначается возвышенное положение конечности, холод. Необходимо проинформировать о факте экстравазации лечащего врача, наблюдение за пациентом в течение 2—4 часов. При объёме экстравазата ионного контрастного средства более 30 мл или неионного контрастного средства более 100 мл, появлении пузырей на коже, изменении перфузии тканей или чувствительности в кистях целесообразна консультация хирурга.
Побочные реакции связаны с содержанием в контрастном препарате йода, объёмом и концентрацией вводимого препарата, темпом инъекции и индивидуальными факторами, зависящими от пациента. Характер побочных реакций может быть анафилактоидным (обычно при полиаллергии, бронхиальной астме в анамнезе) или хемотоксическим (на фоне сердечно-сосудистой недостаточности, болезней печени и почек и др.). Различают ранние (до 60 минут после инъекции) и отсроченные (60 минут — 7 дней после инъекции) побочные реакции.
Лёгкие и умеренные ранние реакции — тошнота и рвота, крапивница, диффузная эритема и сосудистый отёк, бронхоспазм, вазовагальные реакции. К тяжёлым ранним реакциям относится отёк гортани, отёк лёгких, гипотензия, анафилактический шок, остановка дыхания и сердца. Большинство ранних реакций лёгкие и умеренные (3,1 % случаев), на долю тяжёлых ранних реакций приходится 0,4 %; критическое состояние и смерть наблюдается в 0,1 % случаев.
К отсроченным побочным реакциям относятся кожные (сыпь, зуд, отёк) и системные реакции (головная боль, головокружение, тошнота, понос, озноб и др.)