КОМУ ДЕЛАТЬ ПГД?
⠀
Итак, ПГД лучше выполнить в следующих случаях:
⠀
🔻возраст женщины старше 35 лет, возраст мужчины старше 42 лет.
⠀
У женщин до 35 лет доля аномальных яйцеклеток будет порядка 30%, а старше 35 лет этот показатель увеличивается значительно и к 44 годам достигает 90%. Возраст же мужчины не так пагубно влияет на генетику сперматозоидов.
⠀
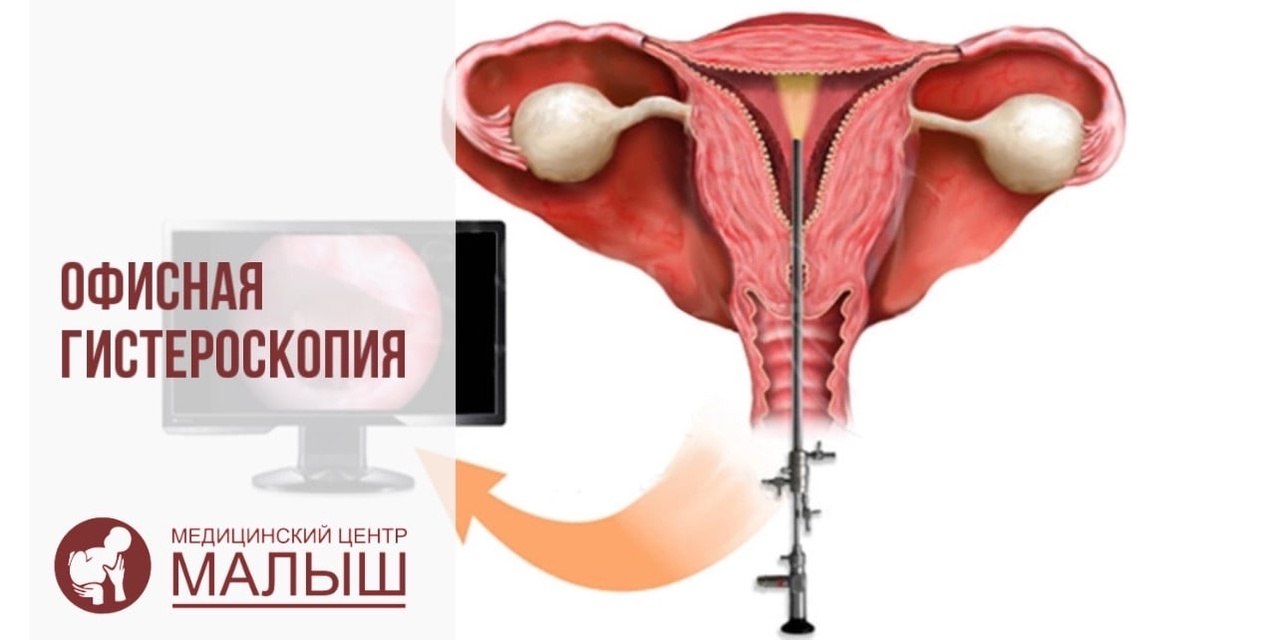
🔻неудачные попытки ЭКО, но не просто неудачные, а необъяснимо неудачные, когда перенесли эмбрионы хорошего или отличного качества, то есть категории А и В, в хороший эндометрий, 8мм и более, а беременность так и не наступила.
⠀
🔻если один из родителей является носителем генетического заболевания, и вы не беременеете или даже беременеете, но не хотите, чтобы Ваш ребёнок мучился от него же.
⠀
🔻если в семье у кровных родственников есть случаи рождения детей с генетическими проблемами.
⠀
🔻если были две и более ЗБ, полученные неважно каким путём ( естественным или ЭКО).
⠀
🔻если были мертворожденные дети.
⠀
🔻если пара очень боится рождения ребенка с генетической аномалией.
⠀
Итак, ПГД лучше выполнить в следующих случаях:
⠀
🔻возраст женщины старше 35 лет, возраст мужчины старше 42 лет.
⠀
У женщин до 35 лет доля аномальных яйцеклеток будет порядка 30%, а старше 35 лет этот показатель увеличивается значительно и к 44 годам достигает 90%. Возраст же мужчины не так пагубно влияет на генетику сперматозоидов.
⠀
🔻неудачные попытки ЭКО, но не просто неудачные, а необъяснимо неудачные, когда перенесли эмбрионы хорошего или отличного качества, то есть категории А и В, в хороший эндометрий, 8мм и более, а беременность так и не наступила.
⠀
🔻если один из родителей является носителем генетического заболевания, и вы не беременеете или даже беременеете, но не хотите, чтобы Ваш ребёнок мучился от него же.
⠀
🔻если в семье у кровных родственников есть случаи рождения детей с генетическими проблемами.
⠀
🔻если были две и более ЗБ, полученные неважно каким путём ( естественным или ЭКО).
⠀
🔻если были мертворожденные дети.
⠀
🔻если пара очень боится рождения ребенка с генетической аномалией.
Источник: https://vk.com/wall-153250680_877
Пост №95, опубликован 20 апр 2023